CONSEJOS PARA EL MANEJO Â DE LA EPILEPSIA
¿QUÉ PROVOCA LA EPILEPSIA?
Todas las funciones del cuerpo están controladas por el cerebro. Si algo altera el funcionamiento normal del cerebro se puede producir un ataque epiléptico.
Tras sufrir una lesión cerebral como traumatismos craneoencefálicos, tumores cerebrales, infecciones del cerebro (como meningitis o encefalitis) o hemorragias cerebrales, puede producirse una crisis epiléptica. Es el neurólogo el que tras recoger la descripción del episodio proporcionada por el paciente y su familia, junto con el resultado de las pruebas que considere pertinentes, dará un diagnóstico y valorará la conveniencia de prescribir o no un tratamiento farmacológico.
¿QUÉ ES LA EPILEPSIA?
Las crisis epilépticas se deben a cambios físicos que se producen en las neuronas (células cerebrales). Estos cambios pueden afectar a funciones como el movimiento o el comportamiento. También pueden afectar al nivel de conciencia (la noción de lo que sucede alrededor de uno).
Los cambios normalmente duran sólo unos segundos o unos minutos, después la crisis finaliza y el cerebro vuelve a funcionar normalmente.
ALGUNOS TIPOS DE CRISIS EPILÉPTICAS
A grandes rasgos las crisis epilépticas pueden clasificarse en:
1.- Crisis parciales o focales: La crisis se inicia desde un solo circuito o hemisferio del cerebro y pueden manifestarse como distintos tipos de crisis.
1.1.- Crisis parcial simple: Se produce una alteración de las sensaciones, movimiento, vista, oído, memoria o lenguaje (la persona intenta comunicarse verbalmente sin emitir palabras sin sentido); no conlleva alteración del nivel de conciencia.
1.2.- Crisis parcial compleja: La persona sufre una disminución del nivel de conciencia (puede aparentar estar en trance) sin perder el conocimiento. Pueden aparecer movimientos de distintos músculos, rigidez, movimientos orofaciales (chupeteo), etc.
2.- Crisis generalizadas: Las crisis comienzan desde varios circuitos enlazados o de forma bilateral en el cerebro, es decir, desde ambos hemisferios. Conllevan una pérdida de conocimiento. Pueden manifestarse como distintos tipos de crisis.
2.1.- Crisis de ausencia: de forma repentina y muy breve (5 a 20 segundos) la persona pierde el conocimiento, deteniendo su tarea y su habla, para continuar después con normalidad y con frecuencia sin ser consciente del episodio.
2.2.- Crisis mioclónica: supone la sacudida brusca de las cuatro extremidades, a veces sólo de los brazos.
2.3.- Crisis clónica: se define por movimientos rítmicos de los músculos del cuerpo, de duración variable (de segundos a minutos)
2.3.- Crisis tónica: tras la pérdida de conocimiento conlleva un alto tono muscular, de forma que los músculos de todo el cuerpo se ponen rígidos; es muy breve.
2.4.- Crisis atónica: se define principalmente por una pérdida del tono muscular, de modo que los músculos del todo el cuerpo se aflojan y la persona cae al suelo.
2.5.- Crisis tónico clónica: se manifiesta por el encadenamiento de las crisis tónicas que suponen una gran rigidez de los músculos, ligadas a las sacudidas repetitivas de las crisis clónicas. De este modo, el cuerpo se pone rígido y la persona cae al suelo comenzando a sacudirse rítmicamente (hacia adelante y hacia atrás).
¿HAY ALGÚN MODO DE PREDECIR CUÁNDO SE VA A TENER UNA CRISIS?
Algunas crisis epilépticas van precedidas de un aura. Con frecuencia se describe como una sensación extraña en el estómago, un dolor localizado, un gusto metálico en la boca, un miedo intenso, algo que se oye, la sensación de haber vivido ya esa situación, etc. En realidad el aura es una crisis epiléptica parcial que en ocasiones termina ahí y a veces evoluciona a otro tipo de crisis.
Por otra parte existen algunos factores que pueden favorecer la aparición de una crisis:
- No tomar la medicación de forma regular o realizar cambios bruscos sin el conocimiento del neurólogo.
- La falta de sueño.
- Estar enfermo o tener fiebre.
- Sufrir mucho estrés.
- El consumo de alcohol (cerveza, vino, whisky).
- Ingerir otro tipo de drogas (cocaína, éxtasis,...)
¿QUÉ DEBE HACER CUANDO SU FAMILIAR SUFRE UNA CRISIS EPILÉPTICA?
La mayor parte de las crisis epilépticas duran sólo unos segundos o minutos. A continuación se indican algunos consejos de lo que puede o debe hacerse en tales circunstancias:
- Mantener la calma.
- Quedarse con la persona hasta que concluya la crisis.
- Proteger a la persona de cualquier golpe o lesión, especialmente en la cabeza.
- Alejar a la persona cualquier peligro (escaleras, estufas, agua, objetos duros o cortantes).
- Colocar algo plano y no excesivamente blando bajo su cabeza (una chaqueta doblada).
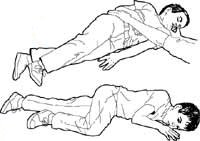
- Tumbar a la persona y girarla suavemente hacia un lado para que tenga libres las vías respiratorias.
- Desabrochar o aflojar las prendas de ropa en el cuello.
Se debe acudir a Urgencias cuando:
- Es la primera crisis o desconocemos si la persona ha tenido crisis anteriormente.
- Cuando no tenemos certeza de que esté tomando bien la medicación.
- Cuando se suceden dos o más crisis sin que la persona haya recuperado la conciencia.
- Cuando se trate de crisis más violentas o prolongadas de las habituales.
- Cuando tarde más de lo habitual en volver en si.
- Cuando se producen en el seno de una enfermedad con fiebre o afectación general importante.
Qué NO hacer:
- No abrirle la boca ni introducirle nada en ella (no es cierto que las personas puedan tragarse la lengua cuando sufren una crisis epilépica); puede provocarle ahogamiento o rotura de dientes o mandíbula.
- No tratar de detener los movimientos convulsivos ni inmovilizarle a no ser que corra peligro inmediato.
- No dar a la persona ningún medicamento ni nada de beber hasta que esté consciente.
- No reanimar ni realizar una respiración asistida a menos que deje de respirar una vez terminada la crisis.
Cuando termine la crisis:
- Consuele y tranquilice a la persona; puede estar desorientada durante algún tiempo.
- A pesar de que las crisis no suelen durar más de 3-4 minutos, el tiempo que pasa hasta sentirse completamente repuesto varía mucho de unas personas a otras (de minutos a algunos días); esto se conoce como post-crítico y puede ir acompañado de dolor de cabeza o sensación de agujetas, etc.
- Ayúdele a que se familiarice con el lugar donde se encuentra.
- Utilice un "DIARIO DE CRISIS" para anotar en él la descripción de la crisis (fecha, hora, qué estaba haciendo, cómo fue la crisis en sí, si tardó mucho tiempo en volver en si). Es muy importante proporcionar esta información al neurólogo; contribuye al diagnóstico y tratamiento.



